- Jokaisen sairaalaan joutuvan potilaan lääkkeellisen tromboosiprofylaksin tarve tulee arvioida
- Tromboosiriski on yksilöllinen ja monitekijäinen
- Apuna voi käyttää myös pisteytyksiä: HUS:n riskipisteytys
- Tärkeimmät suuren riskin ryhmät
- Akuutti vakava sairaus, erityisesti tehohoitoisuus (Riskilisä x 10)
- Maligni perussairaus, etenkin levinnyt syöpä (Riskilisä x 10-20, ks. syöpäpotilaat)
- Laaja leikkaus, etenkin rinta- ja vatsaontelon avokirurgia
- Runsas verenvuoto (reaktiivinen myöhempi hyperkoagulaatio)
- Erityisryhmä ovat potilaat, joilla on tiedossa hyytymishäiriö
- Vahva trombofilia --> Yleensä potilaalla on jo ak-hoito
- Vuotosairaus --> Hoito hematologin ohjauksessa
- Tärkein ehkäisy on aktiivinen mobilisaatio ja vuodelevon välttäminen!
- Tukosprofylaksian tulee jatkua vähintään sairaalahoidon ajan
- Lääkkeellinen profylaksia - jos indisoitu - kesto min 7 vrk
- Suuren riskin potilailla 10-30 vrk
- Sovellusohje kirurgisilla potilailla
- Minimikestoja sovelletaan ASA luokan 1-2-potilailla, jotka toipuvat komplikaatioitta
- Hoida yhtä ryhmää suuremman riskin mukaan, jos potilaalla
- Runsas ≥ 1 l verenvuoto tai komplisoitunut toipuminen
- Vahva tukosriskitekijä
- Jos useita merkittäviä vuodoille altistavia tekijöitä
- Harkitse profylaksian tarve kriittisesti
- Antiemboliasukat
- Konservatiivisen hoidon potilaiden indikaatiot ovat:
- Tehohoito
- Pitkittyneeseen (arviodaan olevan ≥ 4 vrk) vuodelepoon johtava infektio, neurologinen tai keuhko- tai sydänsairaus
- Syöpäpotilas
Taulukko jatkuu oikealle ->
| Riskitaso | Absoluutti-nen riski | Esimerkkileikkaus | Esimerkkisairauksia | Profylaksian kesto | NNT (mikä tahansa VTE) |
| Hyvin matala | < 0,5 % |
|
|
|
>400 |
| Matala | 1,50 % |
|
|
|
133 |
| Keskisuuri | 3 % |
|
|
|
67 |
| Suuri | 6 % |
|
|
|
33 |
- LMWH ja suorat antikoagulantit lienevät teholtaan vastaavia
- Suorien antikoagulanttien vuotoriski mahdollisesti aavistuksen suurempi (yksi tutkimus, tulokset ristiriitaisia)
- Sairaalapotilaan tukosprofylaksia hoidetaan LMWH:lla
- Imeytyminen varmaa ja annoksen säätö vaivatonta
- Poikkeuksena tekonivelleikatut, joilla suora antikoagulantti heti mahdollinen
- Korotettua annosta voi harkita esimerkiksi jos keskisuuren/suuren tukosriskin leikkauspotilas komplisoituu
- Lääkevalinnassa Siun Sotessa tulisi kilpailutetun peruslääkevalikoiman puitteissa suosia halvinta tintsapariinia
- Etuna myös ennustettavampi vaikutus vaikeassa munuaisten vajaatoiminnassa
- Kotiutumisen jälkeisessä profylaksiassa suora antikoagulantti vaihtoehtona seuraavissa tilanteissa
- Tekonivelkirurgia (vahva näyttö)
- Potilaasta johtuvista syistä LMWH-profylaksian toteuttaminen käytännössä vaikeaa
LMWH annostelu
|
LMWH |
Paino < 50 kg |
Paino 50–100 kg |
Paino > 100 kg tai keskisuuren tukosriskin leikkaus |
Korotettu annos hyvin suuren riskin potilaille |
|
Tintsapariini 50 IU/kg x 1 |
2500 yks x 1 |
3500 yks x 1 |
4500 ky x 1 |
3500 yks x 2 (tai 8000 ky x 1) |
|
Enoksapariini 0,5 mg/kg x 1 |
20 mg x 1 |
40 mg x 1 |
60 mg x 1 |
40 mg x 2/ 80 mg x 1 |
Suorien antikoagulanttien annostus
|
Lääke |
Annos |
|
Eliquis |
|
|
Xarelto |
|
- Indikaationa sairaus, jonka arvioidaan tullessa johtavan ≥ 4 vrk vuodelepoon
Profylaktinen LMWH -annostelu
|
LMWH |
Paino < 50 kg |
Paino 50–90 kg |
Paino > 90 kg |
Korotettu annos hyvin suuren riskin potilaille |
|
Enoksapariini |
20 mg x 1 |
40 mg x 1 |
60 mg x 1 |
40 mg x 2/ 80 mg x 1 |
|
Daltepariini |
2500 yks x 1 |
5000 yks x 1 |
7500 yks x 1 |
5000 yks x 2 / 10 000 IU x1 |
|
Tintsapariini |
3500 yks x 1 |
4500 yks x 1 |
7000 yks x 1 |
9000 yks x 1 |
- ASA 100mg x 1
- Teho 0-30 % LMWH:n vastaavasta eri tutkimuksissa. Ei suositella primaaripreventiohoidoksi
- Voi harkita sairastetun VTE/KE:n jälkeen jatkohoidoksi AK-hoidon päätyttyä, jos tarve AK-hoidolle on muuten loppunut
- Pneumaattinen intermittoiva kompressio
- Käytännössä tehohoitoisten potilaiden profylaksiamenetelmä
- Todennäköisesti yhtä tehokas kuin LMWH pienemmällä vuotoriskillä
- Antiembolia-sukat
- Teho n. 50-70 % LMWH:sta
- Ongelmana etenkin iäkkäämmillä ja alaraajaleikatuilla haavataipumus
- Sovituin indikaatioin
| PÄIVÄKIRURGIA ERIKOISALAKOHTAISET | AE-SUKAT |
| ANE: Selkäydinstimulaattori-potilaat | Kyllä |
| GE: Laparoskooppinen gastron toimenpide | Kyllä |
| GYN: Laroskooppinen kohdun poisto | Kyllä |
| GYN: Laparoskooppinen tmp (munasarja/ST) | Kyllä |
| GYN: Alatie leikkaus (kohdunpoisto , KA tai KP ) | Kyllä |
| GYN: TOT ja TVT | Ei |
| GYN: Hysteroskopia ja kaavinta | Ei |
| HAM: Hammas/leuka tmp | Pitkissä toimenpiteissä |
| NKIR: Kaularankapotilaat | Kyllä |
| PLA: Rintojen piennennysleikkaus | Kyllä |
| PLA: Abdominoplastia | Kyllä |
| LEIKO ERIKOISALAKOHTAISET | AE-SUKAT |
| ANG: Torakotomiat, Y-proteesileikkaukset | Kyllä |
| GE: Kaikki muut, paitsi ei avoleikattavat nivustyrät | Kyllä |
| GYN: Kaikki gynekologiset laparoskopiat ja laparotomiat, alateitse tehtävät laskeumankorjaukset ja kohdunpoistot | Kyllä |
| KOR: Yli 3 h kestoiseksi arvioidut korvaleikkaukset | Kyllä |
| ORT: Selkädeesit, kaularankaleikkaukset | Kyllä |
| PLA: Kaikki kielekeleikkaukset | Kyllä |
| URO: Prostatektomiat, nefrektomiat/ munuaisresektiot | Kyllä |
- Kirurgia aktivoi hyytymiskaskadin ja nostaa riskiä laskimotromboemboliaan (SLT/KE tai VTE)
- SLT/KE-riski oli ennen 80-lukua 20-40 % ja on laskenut voimakkaasti nykyiseen 0-2-6 % tasoon
- Mini-invasiivinen kirurgia, pieni verenhukka, ERAS-protokollat
- Esiintyvyys periaatteelliseseti
- Jos keskiraskaan leikkauksen läpikäyneelle potilaalle tehdään seulontana uä, 10-20 %:lla on vähäisiä hyytymiä pohkeen laskimoissa 1-2 vk leikkauksesta
- Oireisen SLT/KE:n osuus tästä 1/10 eli 1-2 %
- Keuhkoembolian osuus 1/30 eli 0,3-0,6 %
- Fataalin keuhkoembolian osuus 1/100 eli 0,1 %
- Jos keskiraskaan leikkauksen läpikäyneelle potilaalle tehdään seulontana uä, 10-20 %:lla on vähäisiä hyytymiä pohkeen laskimoissa 1-2 vk leikkauksesta
- Lääkkeellisen profylaksian keston tulisi aina olla minimissään viikon kestoinen, jos se ylipäänsä on perusteltu
- Pidennetty 30 vrk profylaksia vähentää VTE-riskiä karkeasti 20 %
- Vain hyvin suuren riskin potilailla (eräät syöpäkirurgiat) tämä ero on kliinisesti merkityksellinen
- Tuoretta (alle 10 v) tutkimustietoa ei juuri ole
- Suora näyttö oireisen SLT/KE:n estosta on vähäistä ja suositukset perustuvat estimaatteihin
- Ongelmana tapahtumien harvinaisuus ja tästä seuraava tarve valtaville > 10 000 potilaan randomoiduille tutkimuksille
- Ylivoimaisesti laadukkain suositus on American college of Chest Physician (2012) ja tämän hoitoketjun suositus perustuu suurelta osin näihin
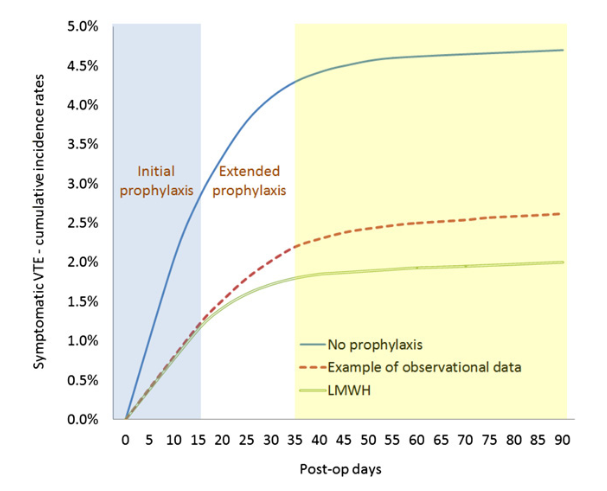
Suuren riskin potilaan kumulatiivinen tukosriski. Kaikkien potilaiden tukosriski noudattanee ajallisesti samaa kaavaa. Lähde: Chest 2012