- Potilas ei enää kuulu rytminhallinnan piiriin joko lääkkeellisesti tai ablaatiohoidolla
- Kerro potilaalle hoitomyöntyvyyden parantamiseksi:
- ennuste on yleensä sykkeenhallinnan aikana yhtä hyvä kuin lääkkeellisen rytminhallinnan aikana
- eteisvärinän luonnollinen kulku on sellainen, että eteisvärinä kroonistuu ennemmin tai myöhemmin
- elimistö yleensä tottuu pysyvään eteisvärinään syketaajuuden optimoinnin myötä (oireita on aluksi enemmän)
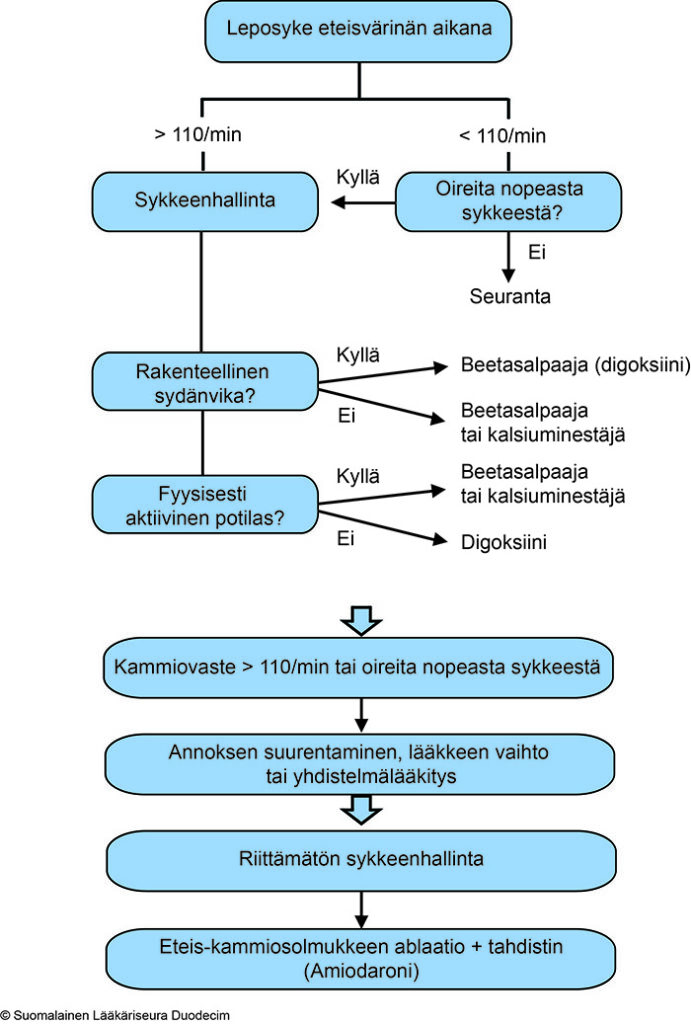
- Pysyvän eteisvärinän aikana kammiotaajuus säädetään yksilöllisesti
- Tavoitteena on, että potilas on oireeton ja kammiovaste on levossa alle 110/min.
- Oireiset potilaat hyötyvät tiukemmasta sykkeenhallinnasta, jossa tavoitteellinen kammiovaste on levossa 60–80/min ja kevyessä rasituksessa, kuten kävellessä, 90–115/min.
- Sykkeenhallinnan toteutuminen täytyy tarvittaessa varmistaa:
- Potilaan oma sykemittari/älylaite
- 24-72h Holter
- Jos syke tuntuu nousevan erityisesti rasituksessa liiallisest: kliinisellä rasituskokeella
- Jatkuvasti liian nopea kammiovaste (keskimääräinen syketaajuus yli 110/min) voi johtaa viikoissa vaikeaan sydämen vajaatoimintaan (ns. takykardiamyopatia)
- Käytettävä lääkitys (taulukko) valitaan yksilöllisesti ja annos säädetään edellä esitettyjen tavoitteiden mukaisesti
- Kolmoislääkitys (b-salpaaja, ca-salpaaja ja digoksiini) ei ole suositeltava kuin poikkeustapauksissa
- Konsultoi kiireellisissä tapauksissa kardiologia: puh. 050 4757983
- Tee kiireettömissä tapauksissa paperikonsultaatio
- Harkittava eteiskammiosolmukkeen ablaatiota
- Beetasalpaajat ovat ensisijaisia lääkkeitä
- Hoidossa kannattaa suosia valmisteita joiden teho ja turvallisuus muissa sydänsairauksissa on dokumentoitu: bisoprololi ja metoprololi
- Jos potilaan ongelma on hidas leposyke, mutta korkea rasituksen aikainen syketaso: kokeile asebutololi tai seliprololi
- Jos potilas kärsii kylmäsormisuudesta: kokeile vasodilatoivaa b-salpaajaa (nebivololi tai seliprololi)
- Kalsiuminestäjät (verapamiili ja diltiatseemi) hidastavat pysyvässä eteisvärinässä tehokkaasti kammiovastetta
- Ne sopivat erityisesti paljon liikkuville, jotka potevat itsenäistä eteisvärinää
- Yhdistettynä b-salpaajan maksimiannokseen, kun syketavoitetta ei ole saavutettu
- Ei saa käyttää, jos potilaalla on todettu sydämen systolinen vajaatoiminta (EF<40%)
- Digoksiini ei hidasta sykettä fyysisen tai psyykkisen rasituksen aikana
- Yhdistettynä b-salpaajan maksimiannokseen, kun syketavoitetta ei ole saavutettu
- Sopii lähinnä vähän liikkuville (iäkkäille) potilaille ja sydämen vajaatoimintaa sairastaville
- Digoksiinin vaikutus eteisvärinäpotilaiden ennusteeseen on kiistanalainen
- Amiodaroni hidastaa eteisvärinän kammiovastetta, mutta sen pitkäaikaista käyttöä sykkeenhallinassa pitää välttää sydämenulkoisten haittavaikutusten takia
- Siltahoitona eteis-kammiosolmukkeen ablaatiota odotettaessa
- Yleensä käyttö pitää lopettaa pysyvässä eteisvärinässä, ellei sille ole muuta aihetta kuten kammiotakykardia
- Hoito voidaan aloittaa infuusion kanssa yhtä aikaa: 600mg/vrk vko, sitten 400mg/vrk ja sitten 200mg/vrk. Ylläpitoannos 100-200mg/vrk
- Dronedaroni on vasta-aiheinen pysyvässä eteisvärinässä
|
Pysyvän eteisvärinän sykekontrollissa yleisimmin käytettäviä lääkkeitä |
||
|
Lääke |
Ylläpitoannos/vrk |
Huomioita |
|
Beetasalpaajat |
|
|
|
Bisoprololi |
2.5–10 mg x 2 |
Erityisesti jos muu sydänsairaus |
|
Metoprololi |
47.5–190 mg x 1 |
Erityisesti jos muu sydänsairaus. Huom. osa nopeita metaboloijia |
|
Atenololi |
50–100 mg x 1-2 |
Annosta pienennettävä munuaisten vajaatoiminnassa |
|
Asebutololi |
200 mg 1-2 x 2 |
Harvoin bradykardiaa, hidastaa pääasiassa rasituksen aikaista syketasoa |
|
Seliprololi |
200-400 mg x1 |
Vasodilatoiva vaikutus |
|
Nebivololi |
2.5-5mg x 1 |
Vasodilatoiva vaikutus |
|
Kalsiumkanavan salpaajat |
||
|
Diltiatseemi |
90–300 mg depotkapseli x 1 (voidaan tarvittaessa alussa jakaa kahteen annokseen) Aloitusannos esim. 90 mg x 2 |
Ei, jos systolinen sydämen vajaatoiminta Vähennä annosta munuaisten ja maksan vajaatoiminnassa Ummetus, turvotukset, päänsärky Huomaa lääkeinteraktiot suoriin antikoagulantteihin Varovasti iäkkäillä
|
|
Verapamiili |
120–400 mg (voidaan tarvittaessa alussa jakaa kahteen annokseen) Aloitusannos esim. 80 mg x 2 |
Ei, jos systolinen sydämen vajaatoiminta Ei maksan vajaatoiminnassa Ummetus, turvotukset, päänsärky Huomaa lääkeinteraktiot suoriin antikoagulantteihin Varovasti iäkkäillä
|
|
Muut |
|
|
|
Amiodaroni |
100–200 mg x 1 |
Viimeisen linjan lääke. Muistettava seuranta ohjeen (hyperlinkki) mukaan |
|
Digoksiini |
0.0625–0.125 mg x 1 |
Vähän tehoa rasituksen aikaiseen syketasoon |
- Tarkoitetaan tilannetta, jossa potilaalla on sekä hidasta sinusrytmiä (hidastavasta lääkityksestä johtuen tai ilman), sinustaukoja ja toisaalta välillä nopeaa eteisvärinää > 110 / min levossa
- Jos potilas ajautuu oireisena sairaalaan ja hänellä todetaan telemetriassa
- > 3 s tauko tai sinusbradykardia < 40/min (<50/min oireisena) ja nopeaa eteisvärinää/lepatusta
- on harkittava tahdistimen asennusta (DDD)
- hyvin iäkkäälle/toimintakyky alentunut (VVI)
- Rytmikardiologia tulee konsultoida ajoissa tahdistimen tarpeesta
- Vältettävä pitkiä hoitojaksoja
- Jos tahdistimen asennukseen päädytään, muista tauottaa suora-antikoagulantti ≥48h tai huolehdi INR n. 2.0 tasolle (ks. tauotus ennen toimenpidettä)
- Tahdistimen asennuksen jälkeen voidaan hidastavaa lääkitystä lisätä
| Eteiskammiosolmukkeen katkaisun aiheet |
| Leposyke on maksimaalisesta lääkityksestä huolimatta yli 110/min eikä rytminhallinta ole mahdollista |
| Voimakkaat oireet nopeasta syketasosta |
| Potilaalla on todettu takykardiamyopatia |
| Sykettä hidastava lääkitys aiheuttaa vaikeita haittavaikutuksia |
| CRT-potilaalla tahdistusprosentti < 95% (yksilöllinen arvio mm. echo) |
- Eteis-kammiosolmukkeen (AV) ablaatio parantaa elämänlaatua ja vähentää sairaalahoidon tarvetta
- Haittavaikutuksia aiheuttava runsas hidastava lääkitys pystytään karsimaan pois
- Vajaatoimintatahdistinpotilailla (CRT) AV-ablaatio parantaa tahdistinhoidon tehoa ja vähentää potilaiden kuolleisuutta, jos edeltävästi CRT% < 95%
- Potilailla asennetaan ensin pysyvä tahdistin
- VVI tai VVI-CRT-P pysyvässä eteisvärinässä ja DDD tai DDD-CRT-P paroksysmaalisessa eteisvärinässä
- CRT asennetaan, jos vaikuttaa siltä, ettei vasen kammio tule toipumaan normaaliksi AV-solmukkeen katkaisun jälkeen
- Osalla potilaista (takybradyoireyhtymä): voidaan suurentaa hidastavan lääkityksen annoksia eikä AV-solmukkeen katkaisua tarvita
- Aikaisintaan 1-3kk kuluttua tehdään AV-solmukkeen ablaatio
- Haava on todettu siistiksi
- Tahdistin toimii moitteetta hyvillä arvoilla
- Potilasohje toimenpiteeseen tulevalle
- Potilaan on ymmärrettävä, että hänestä tulee lopun elämää tahdistinriippuvainen
- AV-solmukkeen ablaatio ei poista eteisvärinää eikä antikoagulaatiohoidon tarvetta
- Ablaation jälkeen sydäntä on tahdistettava 1–3 kuukauden ajan tavallista nopeammin (noin 80–90/min), jotta vältytään proarytmialta