- Onko potilaalla voimassa oleva linjaus rytmihallinnasta?
- Jos ei, konsultoi arkena kardiologikonsultti: puh. 050-4757983
- Päivystysaikaan rajatapauksissa kardioversion voi tehdä, mutta tee sen jälkeen jatkosuunnitelmasta paperikonsultaatio/lähete Sydänkeskukseen
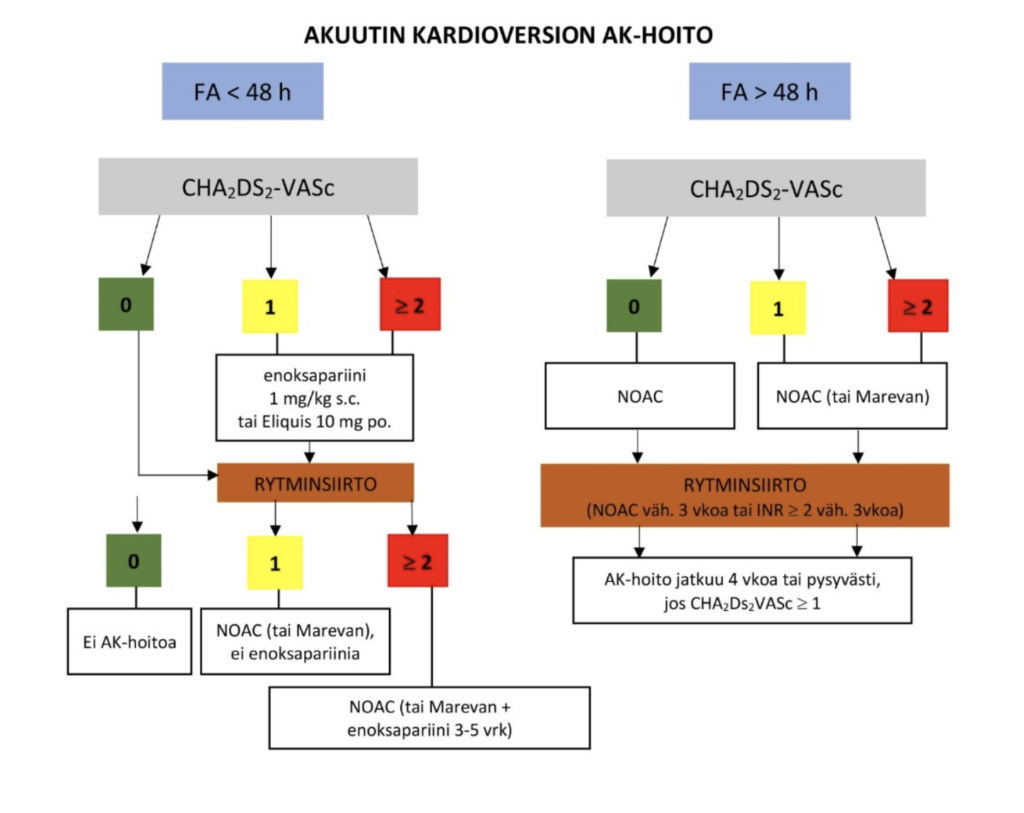
- Voiko rytminsiirron tehdä? Vähintään jonkun seuraavista ehdoista on täytyttävä:
- Eteisvärinä on kestänyt alle 48h
- Eteisvärinä on kestänyt yli 48h, mutta AK-hoito on ollut käytössä jo ennen rytmihäiriön alkamista
- Ruokatorviultraäänitutkimus on poissulkenut eteiskorvaketrombin (tehdään vain, jos hemodynaamisesti heikosti siedetty/jatkuva iskemia)
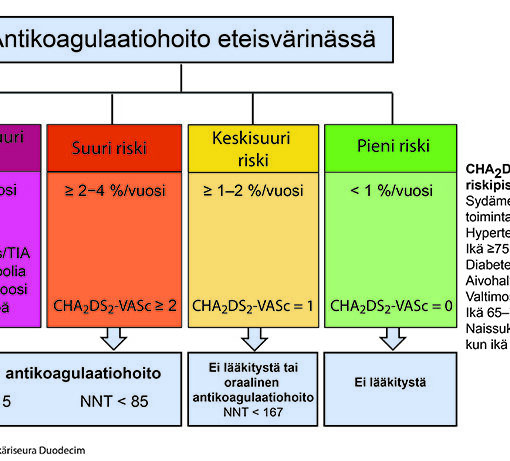
- Muista, että akuuttiin kardioversioon liittyvä aivohalvaus korreloi suoraan CHA2DS2VASc pisteisiin
- Jos CHA2DS2VASc ≤ 1 on AVH-riski 0.4%
- Jos CHA2DS2VASc ≥ 5 on AVH-riski 2.3%
- Perioperatiivinen AK-hoito vähentää AVH-riskiä 82% (kun CHA2DS2VASc ≥ 2)
- Jatkohoito:
- Kardioversion jälkeen seuranta päivystyspoliklinikalla 2-4h
- Syödä ja liikkua saa 2h toimenpiteestä
- Autoa ei saa ajaa 24 tuntiin
- Tarvitseeko potilas pysyvää AK-hoitoa?: kyllä, jos CHA2DS2VASc ≥ 1
- Huolehdi jatkohoito: onko hoitosuunnitelma ajantasalla?
- Jos ≥ 3 kardioversiota / 12kk tai ≥2 / 6kk , on joko tehostettava rytminhallintaa lääkehoidolla/ablaatiolla tai siirryttävä sykkeenhallintaan
- Konsultoi tarv. kardiologia (ks. yllä)
- Tahdistinta ei tarvitse rutiinisti testata, ellei ole tarvetta muulle säädölle
| 1. Potilaan nimi ja henkilötunnus |
| 2. Potilas ollut syömättä ja juomatta 4-6h |
| 3. Elektrolyytit kunnossa (lab/astrup-L) |
| 4. Esihapetus maskilla (4l/min) toteutunut, potilas lievässä kohoasennossa |
| 5. Irtoavat hammasproteesit poistettu |
| 6. Monitorointi (Spo2, bp, rytmi) kunnossa |
| 7. Toimiva iv-yhteys ja infuusio 0.9% Nacl |
| 8. Synkronointi päällä defibrillaattorissa |
| 9. Iskuenergia: käytetään koneen maksimienergiaa (esim 200J+200J+200J) |
|
10. Iskualustat (geeli- tai liimalätkät) valmiina - HUOM. jos tahdistinpotilas käytä aina liimalätkiä |
| 11. Ambu toimintavalmiina, nielutuubi valmiina |
| 12. Imu toimintavalmiina |
| 13. Lääkkeet valmiina = propofoli (kysy allergia) (atropiini (ja muut) tarv. heti saatavissa) |
| 14. Rytminsiirron jälkeen seurataan vähintään 2h. Ei saa ajaa itse autoa. |
- Sähköisen kardioversion vaihtoehtona on lääkkeellinen rytminsiirto
- Ei tarvita anestesiaa eikä edeltävää paastoa
- Potilaan on oltava lääkeinfuusion ajan jatkuvassa monitoroinnissa
- Haittapuolia ovat sähköistä rytminsiirtoa huonompi teho (n 70%), harvinainen proarytmian vaara ja lääkkeiden muut haittavaikutukset
- Sinusrytmiin palautumisen jälkeen rytmiä on valvottava vielä 3-4h ajan ennen kotiutumista
- Epäonnistuneen lääkkeellisen rytminsiirron jälkeen tehdään sähköinen kardioversio
Taulukko jatkuu oikealle ->
|
Lääkeaine |
Aiheet |
Vasta-aiheet |
Annostelu |
Huomiot |
|
Flekainidi p.o. (Tambocor, |
Eteisvärinä (myös kotihoidossa) ”Pill-in-the-pocket” |
Eteislepatus Sydänlihasiskemia Sairastettu sydäninfarkti Sydämen vajaatoiminta SSS, II-III asteen AV-katkos ja BBB ilman tahdistinta |
200-300 mg p.o. |
Kardiologin ohjeella kotona tai sairaalassa |
|
Flekainidi i.v. (Tambocor, |
Eteisvärinä (myös WPW-syndrooma) |
ks. yllä |
i.v. 1–2 mg/kg 10–30 min infuusiona (enintään 150 mg) |
|
|
Vernakalantti i.v. (Brivaness) |
Tuore eteisvärinä (<48h) |
Eteislepatus Sydämen vajaatoiminta Aorttaläpän ahtauma Systolinen RR < 100mmHg |
i.v. 3 mg/kg 10 min infuusiona |
Nopea vaikutus, kääntyminen keskimäärin 11min |
|
Amiodaroni |
Nopea eteisvärinä tai eteislepatus sydänsairaalla potilaalla |
Ei ole lyhytaikaisessa käytössä |
Bolus-infuusio 300mg |
Vaikutus rytminsiirtoon hyvin hidas > 12h Voi laskea RR |
Taulukko. Akuutin eteisvärinän rytminsiirrossa käytettävät lääkkeet.