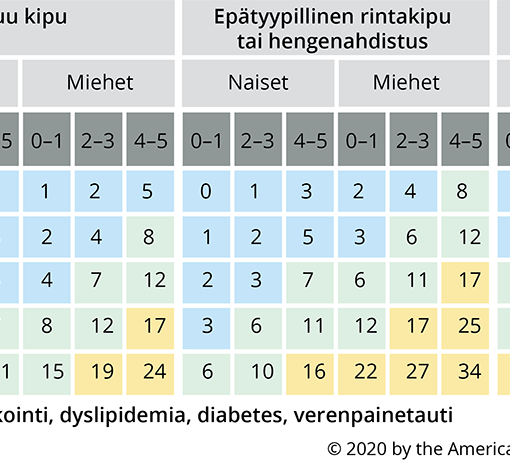
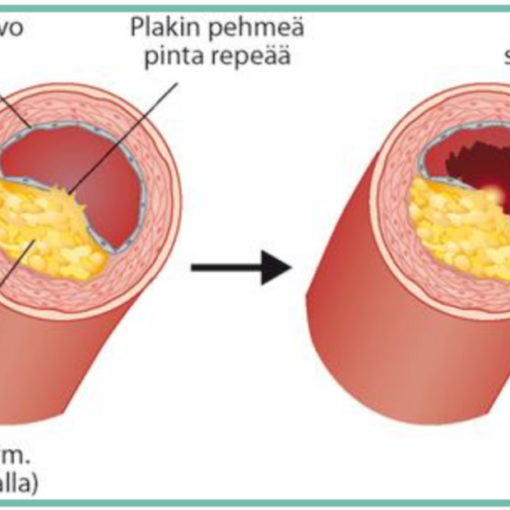
Lue lisää: Itä-Suomen YTA-alueen Sepelvaltimotautikohtaus opas 2025
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
Ensihoito antaa ASAn kohteessa tai se annetaan viimeistään päivystyksessä
Päivystyspoliklinikalla annetaan LMWH s.c. (ei anneta, jos antikoagulantti käytössä)
- Suora antikoagulantti tai Marevan jatkuu entisen ohjeen mukaan
- Useimmille sopiva Klexane annos on 0.75mg x 2
HUOM. NSTEMI/UAP potilaalle ei anneta ADP-reseptorin salpaajaa (Brilique®, Efient® tai Plavix®) ennen varjoainekuvausta.
|
Ennen angiota ADP-reseptorin salpaaja Brilique® (tai Plavix®) VAIN jos
- NSTEMI diagnoosi on varma ja suureen vaaran merkit
- Potilaalla ei ole merkittävää vuotoriskiä
- Epäselvä anemia tai AK-hoito
- Aiempi merkittävä verenvuoto
- GI-kanavan sairaus tai maligniteetti
- Vaikea munuaisten (eGFR<30 ml/kg/min) tai maksan vajaatoiminta
- Alkoholismi
- Trombosytopenia
- Ei globaalia iskemiaa
- Prasugreelia (Efient) ei ladata ennen angiota, ellei sepelvaltimoanatomia ole jo ennalta tiedossa ja tehdään suunniteltu PCI
Suuren vaaran merkit:
|
Lue lisää: Itä-Suomen YTA-alueen Sepelvaltimotautikohtaus opas 2025
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
Taulukko jatkuu oikealle ->
|
LÄÄKE |
≤ 75-vuotias |
> 75-vuotias tai eGFR<30 ml/kg/ min |
AK-hoito (Marevan®, Pradaxa®, Xarelto®, Eliquis®, Lixiana®) |
Jatkohoito |
|
ASA p.o. tai i.v. jos ei allergiaa |
250-500 mg |
250-500 mg |
250-500 mg |
100mgx1 |
|
*Tikagrelori (Brilique®) tai |
180 mg |
180 mg |
180 mg |
90mgx2 |
|
*#Prasugreeli (Efient®) tai |
60 mg |
60 mg |
EI |
10mgx1 (5 mg x1, jos > 75v tai<60kg) |
|
Klopidogreeli (Plavix®) antikoaguloiduille |
600 mg |
600 mg |
600 mg |
75mgx 1 |
|
Enoksapariini (Klexane®) s.c. |
1mg/kgx2 |
0.75 mg/kg x 2 |
Ei, jos INR hoitotasolla tai NOAC käytössä |
0.75-1mg/kgx2 |
HUOM. Brilique tai Plavix annetaan ennen angiota vain, jos NSTEMI diagnoosi on varma eikä potilaalla ole vuotoriskiä
*Korvattavuutta varten reseptimerkintä ”sepelvaltimotautikohtaus + pvm”
# ei prasugreelia, jos aiempi TIA/stroke). Prasugreelia ei anneta ennen angiota
Lue lisää: Itä-Suomen YTA-alueen Sepelvaltimotautikohtaus opas 2025
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
ASA 100 mg x 1 pysyvänä
- ASA-allergisille (ihoreaktio/anafylaksia)
- Brilique® 90mg x 2 12 kk monoterapia
- Efient 10mg x 1 12 kk (ks. redusoitu annos taulukosta) monoterapia
- 12 kk jälkeen: sekundaaripreventioon klopidogreeli 75 mg x 1
- Harkitse ASAn siedätyshoitoa
ADP-reseptorinsalpaaja yleensä vähintään 12 kk
- Brilique 90 mg x 2 tai
- Efient 10 mg x 1 (ks. redusoitu annos taulukosta)
- ei, jos aiemmin sairastettu TIA/stroke)
- Harkitse pantopratsoli 40 mg x 1 DAPT-hoidon ajan, jos vuotoriskin potilas
Briliquen aiheuttaa n. 15 %:lle potilaista hengenahdistusta
- Tällöin tilalle Efient 10 mg x 1 12 kk (tai 5 mg x 1 erityisryhmät) tai klopidogreeli 75 mg x 1 12 kk
Klexane voidaan yleensä lopettaa PCI yhteydessä
- STEMI: jatka Klexane 2-5 vrk STEMI-potilaalla, jos laaja vaurio tai suonessa hyytymää
- Sopiva annos yleensä 0.5-0.75 mg / kg x 2 s.c. (huomioi vuotoriski annoksessa)
- Pitkittyneessä käytössä mittaa anti-Fxa
- Hoitoannoksen tavoite 0.3-0.5
Painota potilaalle ASA ja ADP-reseptorisalpaajan taukoamattoman käytön tarpeellisuutta: käyttöä ei saa lopettaa ilman lääkärin lupaa ennenaikaisesti
Lue lisää: Itä-Suomen YTA-alueen Sepelvaltimotautikohtaus opas 2025
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
Jatka antikoagulanttia taulukon mukaan
- Klexane vain toimenpiteessä 0.5mg/kg i.v
Vaihda Marevan-vaihto suoraan antikoagulanttiin PCIn jälkeen
- Jos ei ole mekaanista tekoläppää tai mitraalistenoosia
- Muuta erityistä syytä kuten antifosfolipidi syndrooma
- Erityisesti iäkkäät (>75v. potilaat) hyötyvät NOACista: vähemmän vuotoja
Kaikille pantopratsoli 40 m g x 1 antitromboottisen hoidon ajan
Kaksoishoito
- Suositeltavin strategia lähes kaikille potilaille
- ADP-reseptorinsalpaaja 12 kk ajan
- Klopidogreeli 75 mg x 1 tai
- Brilique 90 mg x 2 (jos iskeeminen riski suuri)
- Efient ei suositella AK-hoidetulle potilaalle
- ASA perioperatiivisesti tai sairaalassaoloajan
Kolmoishoito
- Jos iskeeminen riski erityisen suuri ja vuotoriski arvioidaan kohtuulliseksi
- DAPT 1 kk + ASA/klopidogreeli 12 kk
Lue lisää: Itä-Suomen YTA-alueen Sepelvaltimotautikohtaus opas 2025
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
- Vaihda Marevan suoraan antikoagulanttiin PCIn jälkeen, ellei Marevan-hoidolle ole absoluttista indikaatiota kuten mekaaninen tekoläppä
-
Taulukko jatkuu oikealle ->
LÄÄKE Normaali annos ACS-potilaalla Redusoitu annos ACS-potilaalla Milloin redusoitu annos ja muut huomiot Apiksabaani (Eliquis®) 5mgx2 2.5mgx2 GFR 15-29 tai ≥80vja paino < 60kg Edoksabaani (Lixiana®) 60mgx1 30mgx1 GFR 15-49 tai ≥ 80v tai paino < 60kg Rivaroksabaani (Xarelto®) 15mgx1 15mgx1 kaikille ADP reseptorisalpaajan ajan tai GFR 30-49 Dagigatraani (Pradaxa®) 150mgx2 110mg x 2 ≥ 80v tai GFR 30-49 Varfariini
(Marevan®)INR aiemman tavoitteen mukaan (yleensä 2-3) INR aiemman tavoitteen mukaan (yleensä 2-3) Yleensä vain, jos mekaaninen tekoläppä
tai muu erityinen syy
Lue lisää: Itä-Suomen YTA-alueen Sepelvaltimotautikohtaus opas 2025
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
Statiini
- Kaikille LDL:stä riippumatta
- LDL < 1.4 ja 50 % lasku
Beetasalpaaja
- Leposyketavoite noin 60/min
- Ejektiofraktio < 35 % tai infarktiarpi
ACE-estäjä/AT-salpaaja
- Alentunut ejektiofraktio/sydämen vajaatoiminta
- Hypertensio
- Diabetes
Spironolaktoni
- Laajan infarktin jälkeen
- Ejektiofraktio < 35 %
Nitraatit
- Yleensä vain pikanitro varalle (esim. Dinit)
- Suurin siedetty annos pitkävaikutteista konservatiivisessa hoidossa
- Annostelu vain kahdesti päivässä (nitrotoleranssi)
Kipulääkitys
- Akuutissa kivussa oksikodoni 3-5 mg kerta-annos iv
- Midatsolaami 0.5-1.0mg tai diatsepaami 2.5-5.0 mg iv
Anemian hoito
- Hb-tavoite > 80 g/l
- Jos iskemiaa tai potilas kipuilee, Hb-tavoite ≥ 100 g/l
Lue lisää: Itä-Suomen YTA-alueen Sepelvaltimotautikohtaus opas 2025
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
Taulukko jatkuu oikealle ->
|
Välitön |
Erittäin kiireellinen (<2h) |
Kiireellinen, ensimmäisen vuorokauden aikana (< 24 h) |
Kiireellinen, samalla hoitojaksolla (< 72 h) |
|
|
EKG |
ST-nousu tai sellainen oire ja EKG-muutos, jonka taustalta suonitukosta ei voida poissulkea Pelaste-PCI |
Globaali-iskemia |
ST-nousut resoloituneet fibrinolyysin jälkeen |
Normaali |
|
Hemodynamiikka ja ultraäänilöydös |
Kardiogeeninen sokki |
Hemodynaaminen epävakaus, akuutti iskeeminen sydämen vajaatoiminta |
Stabiili hemodynamiikka, mutta todetaan iskeeminen liikehäiriö |
Stabiili, ei kuvantamislöydöksiä |
|
Rytmihäiriöt |
Elvytetty kammiovärinästä ja, STEMIä ei voida poissulkea |
Lääkitykselle reagoimaton kammiotakykardia |
Toistuva kammiotakykardia |
Elvytetty kammiovärinästä, NSTEMI ja näyttää toipuvan neurologisesti Kammiotakykardia |
|
Oire ja kliininen kuva |
Jatkuvaa oireilua eikä STEMIä voida poissulkea |
Jatkuvaa oireilua ja/tai iskeemiset ST- muutokset kivun aikana |
Toistuvaa oireilua ja/tai suuri troponiinipäästö |
Oire väistyy seurannassa, mutta sepelvaltimotautikohtaus on todennäköinen (suuren riskin potilas) tai halutaan erotusdiagnostisesti poissulkea sepelvaltimotauti |
Välitön culprit –leesion PCI
- Harkinnan mukaan muut merkittävät ahtaumat samassa istunnossa tai myöhemmin
- Pyritään aina täydelliseen revaskularisaatioon
Vaihtoehtoisesti CABG yleensä samalla hoitojaksolla: soita heti KYS sydänkirurgille ajan sopimiseksi 044 717 2298 tai 044 717 2288
- Kompleksikolmensuonentautierityisesti DM2 potilaalla tai läppävika
- Yleensä tehtävä aortan ja kaulasuonten CT ja tarv. keuhkofunktiot (ei OPTG ellei läppäleikkausta samalla)
Päätökseen vaikuttaa
- Angiolöydös
- Potilaan kliininen tilanne ja muut sairaudet
- Potilaanmielipide, hoitomyöntyvyys
Osalla potilaista ei lainkaan revaskularisaatiotarvetta: konservatiivinen hoito
- Toimintakyky vahvasti alentunut ja mobilisoituu kivuttomaksi
- Keskustelepotilaanjatarvittaessa omaisten kanssa DNR ja kirjaa sairauskertomukseen perustelut ja riskitietoihin
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
Konservatiivista hoitolinjaa puoltavat tekijät (tekijäkasauma)
- Gerastenia eli hauraus-raihnausoireyhtymä (HRO) tai alentunut suorituskyky
- Merkittävä muistisairaus
- Monisairas potilas
- Ei ole mahdollisia valtimopunktioreittejä
- Tiedossa oleva diffuusi sepelvaltimotauti, ei toimenpidemahdollisuuksia
- Elinajanodotetta lyhentävä yleis- tai syöpäsairaus, alkoholismi
- Suuren vuotovaaran potilas
- Trombosytopenia (tromb < 100 )
- Epäselvä anemia (Hb < 90)
- Tuore GI-kanavan tai kallonsisäinen vuoto
- Vaikea munuaisten vajaatoiminta ilman dialyysihoitoa
- Vaikea aivo- tai keuhkosairaus
- Potilaan oma valinta
Lue lisää: Käypä Hoito
Gerastenian (HRO) määritelmä (mukailtu Timo Strandberg) 2 havaintoa = HRO, 1-2 havaintoa = esiaste
- Tahaton painonlasku yli 5 %
- Lihasheikkous (käden puristusvoima)
- Hitaus (kävelynopeus alle 1m/s)
- Vähäinen fyysinen aktiivisuus
- Uupumuksen tunne
- HRO-potilaalla dementia on yleinen. Tee kellotaulu-testi ja tarvittaessa MMSE
Muista keskustella potilaan kanssa hoitolinja ja tee tarvittaessa palliatiivisen hoidon suunnitelma/konsultaatio ja DNR- päätös
Antitromboottinen hoito
Lue lisää: Käypä Hoito
ASA 100 mg x 1 pysyvä
Brilique 90 mg x 2 tai klopidogreeli 75 mgx1
- Efient ei suositella konservatiivisessa hoidossa
- DAPT kesto (1-12kk) arvioidaan yksilöllisesti
- perussairauksien ja vuotoriskin perusteella
- Brilique korvattavuutta varten reseptimerkintä
- ”sepelvaltimotautikohtaus + pvm”
LMWH (Klexane)
- Annos 0.5 - 0.75mg x 2 s.c. 2-5vrk, jos vuotoriski kuten HR0
Anti-iskeeminen lääkitys
- B-salpaaja (leposyke n. 60/min)
- Pitkävaikutteinen nitraatti
- Suurin siedetty statiini annos ja tarv. etsetimibi 10 mg x 1
- Verenpaineen optimointi (ACE/ATR/Ca-salpaaja)
Myöhempi invasiivinen hoito
Voidaan harkitaan invasiivisia toimenpiteitä aiemmin konservatiivisesti hoidetulla potilaalla, jos:
- Maksimaalisesta lääkityksestä huolimatta potilas ei pääse mobilisoitumaan/kotiin jatkohoitopaikkaan rintakivun tai hengenahdistuksen takia
- Potilas ajautuu uudelleen sairaalahoitoon sepelvaltimokohtauksen takia
- Potilaan mielipide muuttuu
Lue lisää: Käypä Hoito 2022 / Uptodate / ESC
Sepelvaltimotautikohtauksen erotusdiagnostisia vaihtoehtoja
Erotusdiagnoosi |
|
Henkeä uhkaavat |
Aortan dissekaatio |
|
Keuhkoembolia |
|
|
Paineilmarinta |
|
|
Sydämen tamponaatio |
|
|
Kordaruptuura |
|
|
Ulkusperforaatio |
|
|
Ruokatorven repeämä |
|
Ei henkeä uhkaavat |
Sydänpussi- ja sydänlihastulehdus |
|
Ilmarinta |
|
|
Keuhkon tai keuhkopussin tulehdus |
|
|
Kostokondraalikipu |
|
|
Mondorin oireyhtymä |
|
|
Ruokatorvitulehdus |
|
|
Ruokatorven kouristus |
|
|
Ulkus |
|
|
Toiminnalliset kivut |
|
|
Alkava vyöruusu |
|
|
Hyperventilaatio-oireyhtymä |
|
|
Masennus |
Mukailtu Kardiologia-oppikirjan (2016) taulukosta 24.20
EKG:n tulkintaan liittyvää erotusdiagnostiikkaa
ST-nousu |
Varhainen repolarisaatio |
|
Perimyokardiitti |
|
|
Hypertrofinen kardiomyopatia |
|
|
Brugadan oireyhtymä |
|
|
Keuhkoembolia |
|
|
Vasemman kammion hypertrofia |
|
|
Hyperkalemia |
|
|
Hyperkalsemia |
|
|
Takotsubo |
|
|
Aortan dissekaatio (ja siihen mahdollisesti liittyvä sepelvaltimon tukkeuma tai dissekaatio) |
|
ST-lasku |
Sympatikotonia |
|
Hyperventilaatio |
|
|
Mikrovaskulaarisen verenkierron häiriö |
|
|
Vasemman kammion hypertrofia |
|
|
Digitalis |
|
|
Tiheälyöntisyyskohtauksen jälkitila |
|
|
Hiippaläpän prolapsi |
|
|
Takotsubo |
|
T-aaltomuutos |
Normaalin variantti |
|
Hyperventilaatio |
|
|
Kohonnut kallonsisäinen paine |
|
|
Elektrolyyttihäiriö |
|
|
Akuutti keuhkoverenkierron vastuksen nousu (esim. keuhkoembolia) |
|
|
Takotsubo |
|
|
Myokardiitti tai perimyokardiitti |
|
|
Repolarisaation muisti-ilmiö |
|
Q-aalto |
Vasemman kammion hypertrofia (kytkentä V1) |
|
Hypertrofinen kardiomyopatia |
|
|
Oikean kammion paine- ja tilavuuskuormitus |
|
|
Ilmarinta |
|
|
Duchennen lihasdystrofia |
|
|
Sydämen poikkeava asento (kytkennät II, III ja aVF) |
|
|
Aiemmin sairastettu myokardiitti |
|
|
Vasemman etuhaarakkeen katkos (oikeanpuoleiset rintakytkennät) |
|
|
Pre-eksitaatio |
Mukailtu Kardiologia-oppikirjan (2016) taulukosta 24.30b