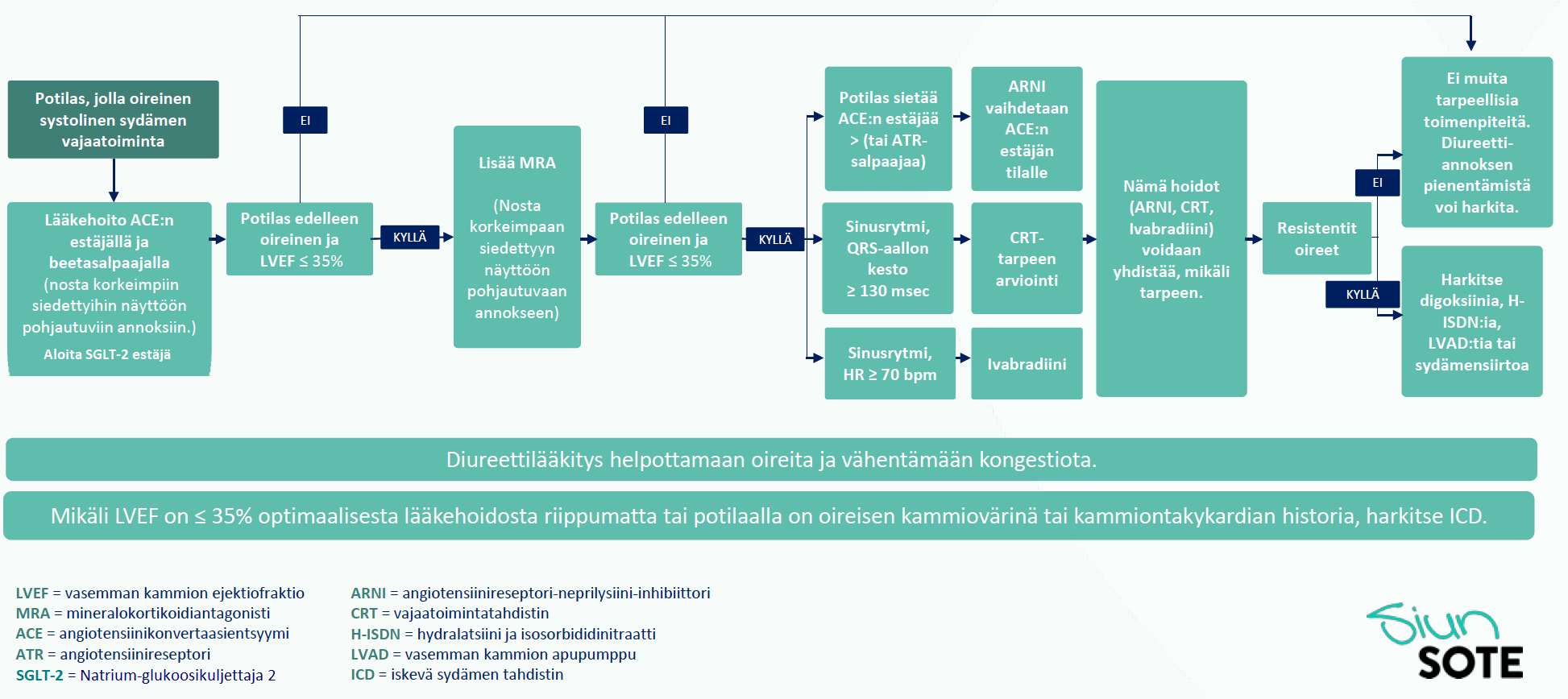
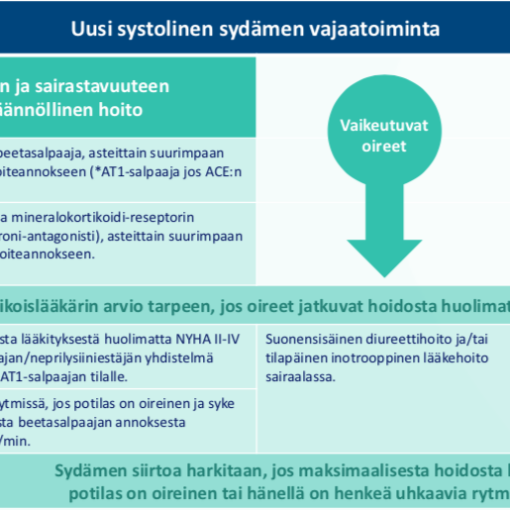
Voit klikata kuvan suuremmaksi. Uudessa systolisessa vajaatoiminnassa (EF<35%) aloitetaan ACE/ATR-salpaaja, b-salpaaja, SGLT-2 estäjä ja MRA annokset titraten siedettyihin maksimiannoksiin. Potilailla, joilla on vasen haarakatkos (LBBB) harkitaan sydämen vajaatoimintatahdistimen asennusta (CRT). Potilaat, jotka eivät siedä b-salpaajaa voidaan harkita ivabradiinia. Verisiguaattia voidaan harkita lisälääkkeenä systolisessa vajaatoiminnassa, kun: vajaatoiminnan paheneminen on vaatinut laskimonsisäistä lääkehoitoa edeltäneen 6 kuukauden aikana. Kudosraudan puute korjataan tarvittaessa.
Lue lisää: Käypä Hoito
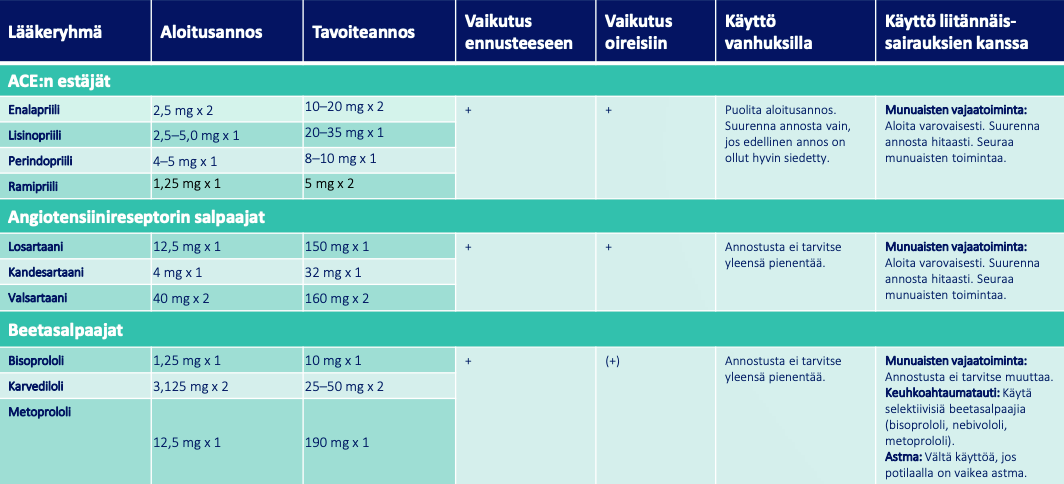
Perinteiset sydämenvajaatoiminta lääkkeet (ACE/ATR/b-salpaaja)
- ACE:n estäjiä tai ATR-salpaajia ja beetasalpaajia tulee käyttää kaikille potilaille systolisen sydämen vajaatoiminnan
(HFrEF) lääkehoidossa (EF<35%)- Mikäli ACE-estäjä ei sovi (yskä n. 5%:lla potilaista), voidaan käyttää vaihtoehtoisesti ATR-salpaajalääkitystä.
- Lääkitys tulee aloittaa heti, kun sydämen vajaatoiminta on todettu (jo ennen kuin lopullinen diagnoosi on selvillä).
- Lääkitys aloitetaan pienellä annoksella (paitsi jos myös korkea verenpaine ilman munuaisten vajaatoimintaa) ja nostetaan asteittain
- Oireettomasta hypotoniasta ei tule välittää. Yleensä > 100 mmHg systolinen verenpaine on riittävä.
- Annostelun painottaminen iltaan voi auttaa oireisessa hypotoniassa
- Hyvin vaikeassa vajaatoiminnassa potilaat ovat usein tottuneet systoliseen verenpaineeseen > 80-90 mmHg.
- Jos potilaalla on selvästi elämänlaatua vähentävä matala verenpaine, voidaan annosta vähentää samalla selittäen potilaalle ennustelääkkeiden hyöty.
- Tavoitteena on siedetty maksimiannos ilman elämänlaatua merkittävästi vähentävää huimausta
- Ei vaikeaa hyperkalemiaa (K<5.5)
- Sydämen vajaatoiminnan ennustetta parantava ja sairaalahoitaja vähentävä lääkitys tulee aloittaa myös iäkkäille, mutta tällöin tavoiteannokset ovat usein pienempiä munuaisfunktion alentumisesta johtuen
- Sairaalahoidossa annosnostot voidaan tehdä 1-2 päivän välein
- Avohoidossa annosnostot tehdään yleensä 1-2 viikon välein
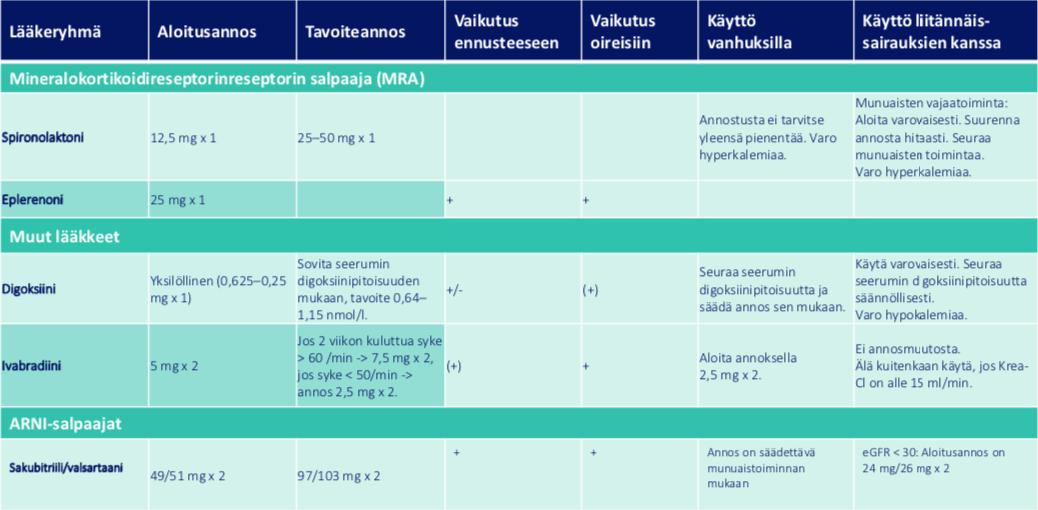
Diureetit ja MRA
- Diureetteja kuuluu käyttää potilaille, joilla on nestelastia tai sellaiseen taipumusta ilman ennaltaehkäisevää hoitoa
- Polikliinisille potilaille furesemidin aloitusannos on yleensä 20-40mg x 1-2
- Sairaalahoidossa tyypillinen aloitusannos on 10-20mg x 3-4 iv ad furesis-infuusio 40mg/h
- Mineralokortikoidireseptorin salpaaja (MRA; käytännössä spironolaktoni) tulee edellä mainittujen lääkkeiden aloittamisen ja annoksen säätämisen jälkeen aloittaa, jos ejektiofraktio on < 35%
- MRA ei ole pelkkä diureetti vaan potilaan sairauden ennustetta parantava lääke
- Toisena vaihtoehtona on eplerenoni (Inspra 25mg/50mg), jolla ei ole rintoja turvottavaa vaikutusta
- Voidaan käyttää hypokalemian estohoitoon esim. pari kertaa vkossa
SGLT2 estäjät
- Uusi potilaan ennustetta parantava lääkeryhmä sekä systolisen että diastolisen vajaatoiminnan hoidossa on SGLT-2 estäjät, joita tulee käyttää myös ei-diabeetikolla heti ensilinjan hoitona
ARNI (ATR-salpaajan ja neprilyysiestäjän yhdistelmä, Entresto)
- ATR-salpaajan ja neprilyysiestäjän yhdistelmähoito voidaan systolisessa sydämen vajaatoiminnassa ottaa käyttöön ACE-estäjän tai ATR-salpaajantilalle niillä potilailla, joilla on edellä mainitusta lääkityksestä huolimatta vielä haittaavia sydämen vajaatoiminnan oireita, kun
- EF on enintään 35%
- NYHA-luokka 2-4
- ACE-estäjä tai ATR-salpaaja ollut aiemmin käytössä.
- Erityiskorvaushakemus tehdään ESH:n sisätautien tai kardiologian yksiköstä tai näiden alojen erikoislääkäriltä.
- Hoito parantaa näiden potilaiden ennustetta ja vähentää sairaalahoidon tarvetta verrattuna ACE-estäjälääkitykseen.
- Myös ATR-salpaajan ja neprilyysiestäjän yhdistelmähoito voi nostaa kreatiniinia ja aiheuttaa hyperkalemiaa
Muut vajaatoimintalääkkeet
- Ivabradiini (Procorolan) salpaa spesifisti sinussolmuketta ja voidaan käyttää sinusrytmissä oleville systolista sydämen vajaatoimintaa sairastaville, joiden syke on nopea maksimaalisesta beetasalpaaja-annoksesta huolimatta
- Tarkoitettu NYHA II-IV -luokan kroonisen sydämen vajaatoiminnan hoitoon, johon liittyy systolinen toimintahäiriö, kun aikuispotilaalla on sinusrytmi, ja syketaajuus on ≥ 75 lyöntiä minuutissa, yhdistelmänä beetasalpaajahoitoon tai kun beetasalpaajahoito on vasta-aiheinen tai ei sovi potilaalle
- Lääkkeelle saa erityisperuskorvauksen, jos sydämen vajaatoiminlääkkeille on korvattavuus (201)
- Verisiguaatti (Verquvo) on lääke, joka on tarkoitettu systolista sydämen vajaatoimintaa sairastavien potilaiden hoitoon pahenemisvaiheen jälkeen
- Verisiguaatti on liukoisen guanylaattisyklaasin stimulaattori, joka vaikuttaa NO-sGC-cGMP- signalointireittiin ja parantaa sekä sydänlihaksen että verisuonien toimintaa.
- Verisiguaatti on peruskorvattava NYHA II–IV -luokan kroonisen sydämen vajaatoiminnan hoitoon lisälääkkeenä, kun:
- Vajaatoimintaan liittyy alentunut sydämen vasemman kammion ejektiofraktio (enintään 40 %) ja
- Vajaatoiminnan paheneminen on vaatinut laskimonsisäistä lääkehoitoa edeltäneen 6 kuukauden aikana
- Korvausoikeus edellyttää B-lausuntoa erikoissairaanhoidon sisätautien tai kardiologian yksiköstä tai näiden alojen erikoislääkäriltä. Lausunnossa on sairautta ja sen aiempaa hoitoa ja hoitotuloksia koskevien tietojen lisäksi esitettävä hyvän hoitokäytännön mukainen hoitosuunnitelma.
- Korvausoikeus voidaan myöntää ilman määräaikaa.
- Verisiguaatti on peruskorvattava NYHA II–IV -luokan kroonisen sydämen vajaatoiminnan hoitoon lisälääkkeenä, kun:
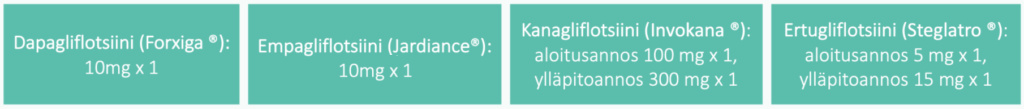
Voit klikata taulukon suuremmaksi. SGLT-2 estäjä dapagliflotsiinilla ja empagliflotsiinilla annos sydämen vajaatoiminta indikaatiossa on 10 mg x 1. Verisiguaatin suositeltu aloitusannos on 2,5 mg x1 ja tavoite ylläpitoannoksen, 10 mg x 1, annos kaksinkertaistetaan noin 2 viikon välein huomioiden lääkkeen siedettävyys.
Taulukko jatkuu:
Kreatiniininousu
- Potilaan munuaisfunktiota tulee ensisijaisesti arvioida laskemalla eGFR
- Jos potilaan lähtö eGFR < 30 ml/min/1,73m2 tai seerumin K > 5,0 mmol ennen lääkkeen käyttöä, tulee lääkitys aloittaa varovasti ja tiuhaan K ja kreatiniinia seuraten
- Lääkehoidot vähentävät munaisten perfuusiota ja siksi kreatiniinin nousua tulee käytännössä kaikille potilaille (lääkevaikutus)
- Kreatiniini- ja K-arvoa suositellaan seurattavaksi jokaisen annosnoston jälkeen (1–2 viikon ja 4 viikon kuluttua).
- Jos kreatiniiniarvon nousu on
- >1.5X, tulee kreatiniini kontrolloida 1 viikon kuluttua, eikä annosta tule nostaa
- >2X, tulee viimeksi aloitettu lääke (ACE/ATR/MRA/ARNI) tauottaa ja kontrolloida kreatiniini 1 viikon kuluttua.
Hyperkalemia
- Jos K-arvo on annosnoston jälkeen 1-2 viikon kuluttua
- > 5.0-5.5: ei annosta tule nostaa vaan kontrolloida K-arvo 2-4 viikon kuluttua ja sitten 3kk välein.
- 5.5: tulee annosta vähentää (lääkkeestä, joka viimeksi aloitettu) ja kontrolloida K-arvo 1 viikon kuluttua.
- 6.0: lääke tulee tauottaa ja kontrolloida tilanne 1-2 päivän kuluttua
- Nykyään hyperkalemia ei ole este ennustelääkityksen jatkamiselle, vaan potilaalle voidaan aloittaa Kaliumin sitoja (Veltassa tai Lokelma, ks. alla)
- Soveltuvat pitkäaikaiskäyttöön
- Lisäävät kaliumin erittymistä ulosteeseen sitomalla kaliumia maha-suolikanavassa, jonne sitä siirtyy seerumista
- Kaliumin sitojat mahdollistavat RAAS-inhibiittoreiden käytön suositelluilla ennustetta parantavilla annoksilla, mikäli hyperkalemia (≥5.0) ollut optimaalisen annostelun esteenä
Patiromeeri-lääkitys (Veltassa)
- Patiromeeri on imeytymätön kationinvaihtajapolymeeri, joka sisältää kalsiumsorbitoliyhdistelmää vastaionina (ei sisällä Natriumia)
- Soveltuu myös akuutin hyperkalemian hoitoon
- Annostelu: aloitusannos on 8,4g kerran vuorokaudessa
- Annos säädetään K-pitoisuuden mukaan: tavoite K<5.0
- Annospussin sisältö sekoitetaan pieneen määrään (40ml) vettä, lisätään 40ml lisää vettä ja otetaan suun kautta. Huolehdi, ettei jauhetta jää lasiin (lisää vettä tarvittaessa
- Otettava siten, että ei muita lääkkeitä 3h ennen ja jälkeen annostelu: erityisesti metformiinin imeytyminen estyy
- Annos nostetaan tarvittaessa 16.8g annokseen viikon kuluttua. Maksimivuorokausiannos on 25,2g/vrk
- Hoidon aloitus
- S-K: mittaa ennen hoidon aloitusta, 3-7 vrk ja 4 viikon kohdalla
- S-Mg: ennen hoidon aloitusta ja 4 viikon kohdalla
- Kliinisissä tutkimuksissa 9 %:lla patiromeerilla hoidetuista potilaista seerumin magnesiumarvot olivat < 0,58 mmol/l
- S-Mg keskimääräinen lasku oli 0,070 mmol/l
- S-Mg on seurattava vähintään 1 kuukauden ajan hoidon aloittamisesta, ja magnesiumlisää on harkittava potilaille, joiden seerumin magnesiumpitoisuus pienenee
- Potilasohje Veltassa
Natriumsirkoniumsyklosilikaatti-lääkitys (Lokelma)
- Lokelman vaikuttavana aineena on natriumsirkoniumsyklosilikaatti, joka on kiderakenteinen imeytymätön kationinvaihtaja
- Soveltuu myös akuutin hyperkalemian hoitoon
- Vaikutus alkaa nopeasti, n. 1 tunnissa ja normokalemia saavutetaan korjausvaiheessa yleensä 24-48 tunnissa.
- Lääkevalmiste sisältää noin 400 mg natriumia per 5 g:n annos, mikä vastaa 20 % WHO:n suosittelemasta natriumin 2 g:n päivittäisestä enimmäissaannista aikuisille.
- Natriumsirkoniumsyklosilikaatti ei imeydy tai metaboloidu elimistössä ja sen vaikutus muihin lääkevalmisteisiin on vähäistä.
- Korjausvaihe
- Suositeltu Lokelma-valmisteen aloitusannos on 10 g, joka annetaan suspensiona vedessä kolme kertaa vuorokaudessa suun kautta. Kun veren normaali kaliumpitoisuus on saavutettu, noudatetaan
ylläpitoannostusta (ks. alla). - Tavallisesti normaali kaliumpitoisuus saavutetaan 24–48 tunnin kuluessa. Jos 48 tunnin kuluttua potilaalla todetaan edelleen hyperkalemiaa, samaa annostusta voidaan jatkaa vielä 24 tunnin ajan. Jos veren kaliumpitoisuus ei ole normalisoitunut, kun hoitoa on jatkettu 72 tuntia, on harkittava
vaihtoehtoisia hoitomenetelmiä.
- Suositeltu Lokelma-valmisteen aloitusannos on 10 g, joka annetaan suspensiona vedessä kolme kertaa vuorokaudessa suun kautta. Kun veren normaali kaliumpitoisuus on saavutettu, noudatetaan
- Ylläpitovaihe:
- Kun veren normaali kaliumpitoisuus on saavutettu, on pyrittävä löytämään pienin mahdollinen tehokas annos Lokelma-valmistetta hyperkalemian uusiutumisen ehkäisemiseen.
- Suositeltu aloitusannos on 5 g kerran vuorokaudessa. Annosta voidaan tarvittaessa suurentaa jopa 10 g:aan tai pienentää joka toinen päivä annettavaan 5 g:aan normaalin kaliumpitoisuuden ylläpitämiseksi.
- Ylläpitohoidossa ei saa käyttää 10 g vuorokaudessa ylittävää annostusta.
- Seerumin kaliumpitoisuutta on seurattava säännöllisesti hoidon aikana.
- Seurantatiheys riippuu useista eri tekijöistä, kuten potilaan muusta lääkityksestä, kroonisen munuaissairauden etenemisestä ja ravinnon kautta saadun kaliumin määrästä.
- Jos potilaalla ilmenee vaikeaa hypokalemiaa, Lokelma-valmisteen antaminen on keskeytettävä ja potilas arvioitava uudelleen.
KELA-korvattavuus (Veltassa ja Lokelma) 3020
-
Natriumsirkoniumsyklosilikaatti ja patiromeeri ovat rajoitetusti peruskorvattavia lääkkeitä. Niiden peruskorvausoikeus (3020) myönnetään hyperkalemian hoitoon seuraavin edellytyksin.
Erillisselvitys
Lääkärinlausunto B hoitavalta lääkäriltä.
Lääketieteelliset edellytykset
Natriumsirkoniumsyklosilikaatin peruskorvausoikeus myönnetään hyperkalemian hoitoon
- sydämen vajaatoimintaa sairastaville aikuisille,
- jotka käyttävät ACE:n estäjää tai angiotensiini II -reseptorin salpaajaa ja joille natriumpolystyreenisulfonaattihoito ei sovi haittavaikutusten vuoksi tai se on vasta-aiheinen.
- kroonista munuaistautia sairastaville aikuisille, joilla hoitoa aloitettaessa munuaiskerästen suodatusnopeus (GFR) on alle 60 ml/min (munuaistaudin vaihe 3-5), ja
- jotka käyttävät ACE:n estäjää tai angiotensiini II -reseptorin salpaajaa ja joille natriumpolystyreenisulfonaattihoito ei sovi haittavaikutusten vuoksi tai se on vasta-aiheinen.
Patiromeerin peruskorvausoikeus myönnetään hyperkalemian hoitoon
- kroonista munuaistautia sairastaville aikuisille, joilla hoitoa aloitettaessa GFR on 15-59 ml/min (munuaistaudin vaihe 3-4) ja jotka eivät ole dialyysihoidossa, ja
- jotka käyttävät ACE:n estäjää tai angiotensiini II -reseptorin salpaajaa ja joille natriumpolystyreenisulfonaattihoito ei sovi haittavaikutusten vuoksi tai se on vasta-aiheinen.
Lausunnossa on sairautta ja sen aiempaa hoitoa ja hoitotuloksia koskevien tietojen lisäksi esitettävä hyvän hoitokäytännön mukainen hoitosuunnitelma.
Korvausoikeus myönnetään määräaikaisena asianmukaisen hoitosuunnitelman edellyttämäksi ajaksi, kuitenkin kerralla enintään kolmeksi vuodeksi.
- On uusi sydämen vajaatoiminnan lääkeryhmä, joita voidaan käyttää myös aikuistyypin diabeteksen hoitoon
- SGLT2 estäjiä ei tule käyttää DM1 potilaiden hoidossa ketoasidoosiriskin takia
- Dapagliflotsiini ja empagliflotsiini vähentävät sydänkuoleman ja sairaalahoidon riskiä sydämen systolisessa vajaatoiminnassa riippumatta diabetesstatuksesta
- Dapagliflotsiini ja empagliflotsiini vähentävät myös hospitalisaatiota diastolisessa vajaatoiminnassa
- Suurin hyöty tulee EF luokassa 40-60%
- Molemmat ed. lääkkeet estävät erittäin tehokkaasti munuaisten vajaatoiminnan etenemistä
- Molemmilla annos sydämen vajaatoiminnassa on 10mg x1
- Munuaisten vajaatoiminta - sydämen vajaatoimintaindikaatiossa:
- dapagliflotsiinilla eGFR raja hoidon aloittamiselle on 25ml/kg/min
- empagliflotsiinilla eGFR raja on 20ml/kg/min ja DM2 potilailla 30ml/kg/min
- Ensisijainen diabeteslääkeryhmä sepelvaltimotautia tai sydämen vajaatoimintaa sairastavalla diabeetikolla ja tulisi aloittaa ennen metformiinia suotuisan ennustevaikutuksen takia (ESC1A suositus)
- Dapagliflotsiini ja empagliflotsiini ovat sekä peruskorvattavia että erityiskorvattavia (korvauskoodi 250) sydämen vajaatoimintapotilaalla seuraavin edellytyksin (1.7.2023 alkaen):
- Dapagliflotsiini ja empagliflotsiini ovat rajoitetusti erityiskorvattavia tämän päätöksen mukaisen kroonisen sydämen vajaatoiminnan hoidossa.
- Erityiskorvausoikeus myönnetään hoitavan lääkärin laatiman B-lausunnon perusteella NYHA II-IV -luokan kroonisen sydämen vajaatoiminnan hoitoon lisälääkkeenä.
- Lausunnossa on sairautta ja sen aiempaa hoitoa ja hoitotuloksia koskevien tietojen lisäksi esitettävä hyvän hoitokäytännön mukainen hoitosuunnitelma.
- Korvattavuuden saa ejektiofraktiosta riippumatta
- Huom. potilas ei saa erityiskorvausta pelkästään koodilla 201 (sydämen vajaatoiminta)
Voit klikata kuvan suuremmaksi.
- SGLT-2 estäjät hidastavat munuaisten toiminnan alentumista tehokkaasti
- Lääkkeet ovat diureettisia
- Verenpainevaikutus on vähäinen, joten SGLT-2 estäjä kannattaa aloittaa potilaalle, jolla matala verenpainetaso estää muiden ennustelääkkeiden titraamisen maksimiannokseen
- Lääkkeiden tavallisimpia haittavaikutuksia ovat riski saada virtsatieinfektio tai genitaalien hiivainfektio
- Riskissä olevalle potilaalle tulee ohjata hyvä genitaalialueen hygienia ja voi kirjoittaa samalla varalle Diflucan 150mg x1 resepti
- Akuutin vaikean sairauden kuten vaikean infektion yhteydessä tulee nämä lääkkeet tauottaa, ei kuitenkaan akuutissa sydämen vajaatoiminnassa, ellei todeta laktatemiaa
Muita sydämen vajaatoimintapotilaan aikuistyypin diabeteksen lääkehoitovaihtoehtoja
- Metformiini (ESC IIa-C), jos laskennallinen munuaispuhdistuma (GFR) yli 30 ml/min/1.73 m2
- Osa GLP-1-analogeista (liraglutidi, semaglutidi ja dulaglutidi) on tutkimuksissa vähentänyt kardiovaskulaarisia päätetapahtumia ja niillä on neutraali vaikutus sydämen vajaatoiminnan akuutteihin sairaalahoitojaksoihin
- ESC IIb-A
- Liraglutidilla ja Semaglutidilla myös munuaisia suojaavaa vaikutusta
- DDP-4 estäjistä sitagliptiinilla (Januvia ®, Xelevia ®) ja linagliptiinillä (Trajenta®) on myös neutraali vaikutus sydämen vajaatoiminnasta johtuvien sairaalahoitojaksojen riskiin
- ESC IIb-B
- Insuliini (ESC IIb-C)
- Voi harkita, etenkin jos vaikea pitkälle edennyt systolinen vajaatoiminta (HFrEF)
- Vältettäviä diabeteslääkeitä (ESC III-A), jos sydämen vajaatoiminta
- Insuliininherkkyyden lisääjät (glitatsonit)
- Rosiglitatsoni, Pioglitatsoni (Actos® + geneerisiä)
- Saxagliptiini (Onglyza®) DDP-4 estäjä on myös vältettävien listalla
- Insuliininherkkyyden lisääjät (glitatsonit)
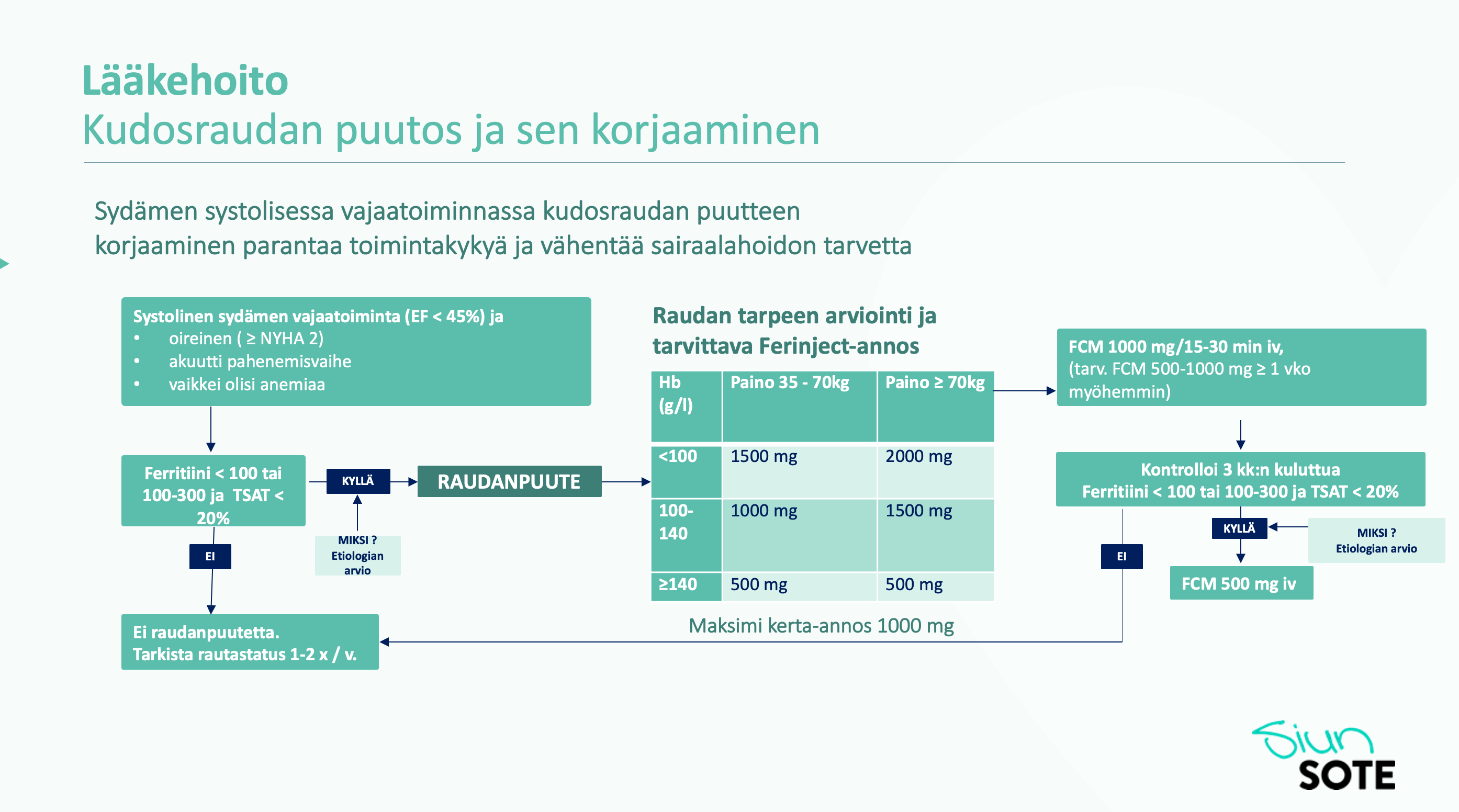
Lue lisää: Ferinject lääkeohje / Raudanpuuteanemia
- Sydämen systolisessa vajaatoiminnassa kudosraudan puutteen korjaaminen parantaa toimintakykyä ja vähentää sairaalahoidon tarvetta
Voit klikata kuvan suuremmaksi.
Yleiset hoidon periaatteet
- Lääkehoito painottuu oireiden ja syysairauksien hoitoon
- Tärkeimmät syysairaudet ovat hypertonia, eteisvärinä ja sepelvaltimotauti (sydänlihasiskemia)
SGLT-2 estäjät näyttävät olevan myös tehokas diastolisen vajaatoiminnan hoidon lääkeryhmä
- Empagliflotsiini 10mgx1 vähensi merkittävästi (27% n. kahden vuoden seurannassa) diastolista (EF>40%) vajaatoimintaa sairastavien potilaiden sydämen vajaatoiminnasta aiheutuvia vajaatoimintajaksoja (ks. EMPEROR-preserved tutkimus)
- Potilaat, joiden EF on 40-50% hyötyivät hoidosta eniten
- Jos EF oli > 60%, ei hyötyä saavutettu
- DM1 potilailla ei saa SGLT-2 estäjiä tule käyttää
Diureeteilla hoidetaan hypervolemiaa, mutta pyritään välttämään hypovolemiaa
- Hypovolemia pienentää entisestään pientä iskutilavuutta.
Spironolaktonilla (MRA) on todettu sairaalahoitoja vähentävää vaikutusta
- Hyperkalemiariskin takia elektrolyyttejä on seurattava säännöllisesti ja annosnostojen jälkeen
Kandesartaanilla (ATR-salpaaja) on todettu sairaalahoitoja vähentävää vaikutusta
Beetasalpaajilla voi olla enintään vähäinen vaikutus ennusteeseen, tutkimustulokset ovat ristiriistaisia ja liian matalasta syketaajuudesta on haittaa
- Käytetään, jos lääkkeelle on syysairauksen pohjalta indikaatio, kuten nopea eteisvärinä.
Eteisvärinä usein ongelmana
- Sinusrytmin säilyttämisestä on hyötyä.
- Tarvittaessa estolääkitys tai ablaatiohoito.
- Kroonisen eteisvärinän sopiva taajuus levossa 60-100 /min.
Säännöllinen liikunta ja laihdutus, jos ylipainoa
Usein syynä vasemman kammion vajaatoiminta (esim. vasemman puoleiset läppäviat)
- Etenkin diastolisen vajatoiminnan edetessä kehittyy keuhkovaltimotason nousua, mikä kuormittaa oikeaa kammiota.
Diureetteilla hoidetaan kongestiota ja hypervolemiaa
- Yleensä tarvitaan loop-diureettia eli furosemidia.
- Merkittävä suolistoturvotus huonontaa p.o. -
furosemidin tehoa, jolloin tarvitaan
parenteraalista hoitoa (akuutti dekompensaatio).
- Merkittävä suolistoturvotus huonontaa p.o. -
- MRA (spironolaktoni) voi olla hyödyllinen, etenkin
jos maksakongestio + sekundaarinen
hyperaldostenismi.
Hypovolemia on tavallinen ongelma
- Oikean kammion pumppaus nopeasti huononee --> vasemman kammion esikuorma jää pieneksi -->iskutilavuus entisestään pienenee --> munuaisten verenkierto vähenee ja diureesi hiipuu
- Ongelmaa pahentaa tilanteeseen nähden liian matala syketaajuus
- Minuuttitilavuus = iskutilavuus x syketaajuus
- Liian suureksi jäänyt diureettiannos dekompensaatiojakson
jälkeen.